Diabetes: tipos y recomendaciones
Artículo escrito por Nutricionista Stella Maris García de Kralj
¿Qué es la Diabetes?
La Diabetes es una enfermedad metabólica crónica caracterizada por niveles elevados de glucosa en sangre (o azúcar en sangre). Se relaciona directamente con una deficiencia absoluta o relativa de la producción, secreción y/o de la acción de la insulina. El abordaje temprano de la enfermedad es la herramienta adecuada y apropiada para evitar daños en diferentes órganos del cuerpo y asegurar una calidad de vida óptima a quien la padece.
Tipos de Diabetes
Encontramos tres tipos principales de Diabetes:
Diabetes tipo 1: es una afección crónica en la que el páncreas secreta poca o ninguna insulina por sí mismo de esta forma los valores de glucosa en sangre se ven aumentados por encima de los valores recomendados. La Diabetes tipo 1 ocurre cuando el sistema inmunitario, ataca y destruye las células beta del páncreas que son las que producen la insulina.
Diabetes Gestacional: se presenta durante el Embarazo, causada por cambios hormonales, factores genéticos y factores del estilo de vida., requiriendo una intervención temprana que incluye cambios de hábitos y un nuevo estilo de vida.
Diabetes tipo 2: representa casi el 85% al 90% de los casos manifestándose generalmente en adultos, cuando el cuerpo se vuelve resistente a la insulina o no produce suficiente cantidad de la misma. Está directamente relacionada con factores de riesgo modificables con cambios de hábitos, como la Obesidad o el Sobrepeso, el sedentarismo, y la alimentación con alto contenido calórico con bajo valor nutricional.
Factores de riesgo
La Diabetes tipo 2 suele comenzar con Resistencia a la Insulina, esta es una afección en la que el músculo, el hígado y las células grasas no usan adecuadamente la insulina, como consecuencia, el cuerpo necesita más insulina para que la glucosa pueda ingresar en las células.
Pero hay factores que son determinantes en el desarrollo de la Diabetes 2 y en la Resistencia a la Insulina como son el sedentarismo, el Sobrepeso y la Obesidad. El exceso de grasa en la pared abdominal está vinculado con la Resistencia a la Insulina, la Diabetes tipo 2 y las enfermedades coronarias y de los vasos sanguíneos. Por eso es fundamental el control de peso induciendo a cambios alimentarios acordes y adecuados al momento y situación biológica.
Igual sucede con la Diabetes tipo 1, ciertos genes pueden hacer que una persona tenga más predisposición a una Diabetes tipo 2. La enfermedad tiene una tendencia hereditaria no determinante que se presenta con mayor frecuencia en algunos grupos raciales o étnicos.
El desencadenante sin un tratamiento correcto es el Síndrome Metabólico que se caracteriza por la presencia de Diabetes tipo 2 o Resistencia a la Insulina en conjunción con otro factor de riesgo para Enfermedad Cardiovascular (CVD), como Hipertensión, la Obesidad Visceral o Dislipidemia. El tratamiento siempre conduce a los cambios de hábitos con un plan alimentario adecuado y un estricto seguimiento médico, necesitando en algunos casos medicación adecuada o requerimiento de insulina. Siempre con indicación médica.
Los controles periódicos médicos y las pruebas de laboratorio evaluando glucemia en ayunas, hemoglobina glicosilada y glucemias post-prandiales, son vitales y deben estar presentes cuando se sospecha o se padecen factores de riesgo como Obesidad, Sobrepeso o Hipertensión.
Tratamiento para los tipos de Diabetes
El tratamiento tiene como pilares una alimentación saludable, un peso adecuado y la realización de actividad física regular, acompañando al tratamiento medicamentoso de hipoglucemiantes o insulina según la indicación profesional.
El tratamiento para la Diabetes tipo 1 conlleva a la aplicación de insulina o al uso de una Bombas de Insulina a controles frecuentes del nivel de glucosa en sangre y al cálculo de hidratos de carbono de ingesta, mientras que el tratamiento de la Diabetes tipo 2 implica, cambios en el estilo de vida y controles del nivel de glucosa en sangre, junto con medicamentos para la Diabetes, insulina o ambos.
1. Alimentación saludable
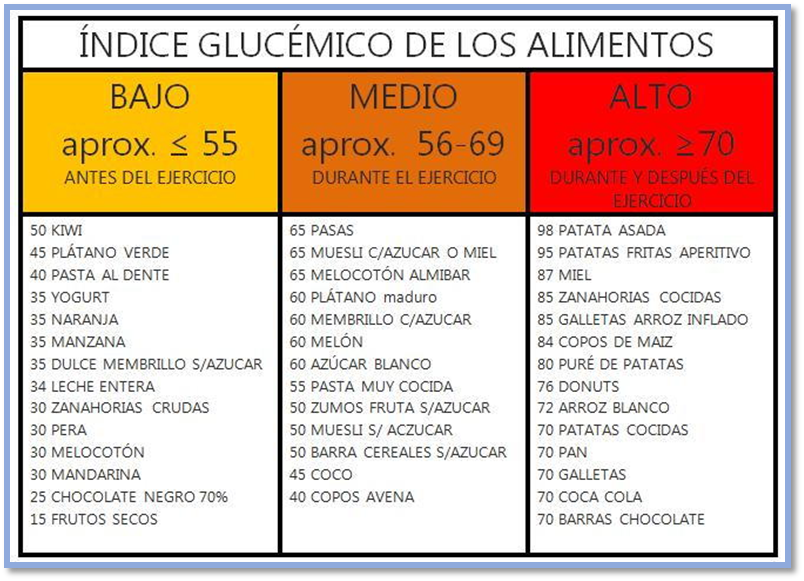
El plan alimentario debe estar diseñado a medida y a requerimiento de cada persona, la incorporación de vegetales, carnes magras y granos integrales (ricos en fibra y bajo índice glucémico); reduciendo el consumo de grasas saturadas, hidratos de carbono refinados y dulces que poseen un índice glucémico alto. La instrucción alimentaria es básica para el éxito y adhesión del tratamiento, la elección de alimentos con índice glucémico bajo es el camino correcto para el control de la glucemia y de la Diabetes.
Recomendaciones del plan alimentario:
Se debe planificar el menú eligiendo alimentos con un IG (Índice glucémico) bajo a medio.
- Cuando se consuma un alimento con un IG alto, se debe combinar con alimentos con IG bajo para equilibrar el efecto en sus niveles de glucosa. El IG de un alimento cambia cuando se combina con otros alimentos
- El tamaño de la porción es vital ya que va a determinar el aporte calórico ingerido
- En general, los alimentos procesados (como los panificados) tienen un IG más alto. Como el jugo de frutas industrializado y las papas instantáneas tienen un IG mayor que la fruta entera y la papa entera horneada
- Elija una variedad de alimentos saludables teniendo en mente el valor nutricional de toda la comida, así como el IG de los alimentos
- Algunos alimentos con IG alto tienen un alto contenido de nutrientes. Así que equilíbrelos con alimentos con un IG menor
Resumiendo, el conteo de carbohidratos ayuda a limitar los hidratos de carbono a una cantidad saludable. El conteo de carbohidratos y la ingesta de alimentos con IG bajo, junto con la elección de alimentos y el mantenimiento de un peso adecuado son suficientes para controlar los niveles de glucosa correctos y disminuir el aumento de los valores de azúcar en sangre.
2. Actividad física
La actividad física es esencial, disminuye el nivel de glucosa en la sangre trasportándola a las células, donde se la utiliza para producir energía.
Se deben elegir actividades como caminar, nadar o bicicleta, el movimiento debe incorporarse a la vida diaria realizando mínimamente 30 minutos diarios pudiendo ser fraccionada en tres etapas durante el día de 10 minutos cada una. Siempre se debe contar con un apto médico.