Tratamientos del Ojo Seco
En la mayoría de los casos el Ojo Seco no tiene un tratamiento definitivo y va a persistir de por vida. Cuando es así, al paciente debe ser informado por el oftalmólogo y ayudarle a aceptarlo: esto no es insólito y los enfermos con diabetes o con hipertensión arterial también se enfrentan a una patología que llevarán hasta el fin de sus vidas, es algo frecuente, posible y sobrellevable.
A pesar de que no sea un tratamiento definitivo en todos los casos, sí existen tratamientos que puede y debe seguir el paciente de ojo seco:
Tratamiento ambiental para el ojo seco
En la mayoría de los casos el tratamiento etiológico no es posible, ya sea porque no se sabe la causa exacta que provoca el ojo seco, o porque se conoce la causa pero ésta no tiene un tratamiento médico eficaz. Para el paciente con ojo seco, se recomienda evitar los síntomas tomando medidas en su día a día, como evitar las corrientes de aire, la sequedad ambiental y la polución:
Las corrientes de aire favorecen la evaporación de la lágrima, de forma que empeoran los síntomas. Debe tenerse en cuenta que las fuertes corrientes de aire son captadas por el sistema sensorial de la piel, pero las corrientes ligeras pasan desapercibidas, como por ejemplo los aires acondicionados o el aire caliente de hornos. Algunas medidas que se pueden tomar son:
- No orientar ventiladores hacia el rostro.
- Utilizar calefacción con radiadores en vez de aire acondicionado.
- No conducir con ventanillas abiertas.
- Usar gafas que eviten el aire directo contra los ojos.
Evitar la sequedad ambiental: para no producir síntomas de sequedad ocular, lo ideal es un 35-45% de humedad. En las estancias con aire acondicionado, aviones (entre el 5-15%) y en la mayoría de las cocinas el aire presenta un grado de humedad muy inferior al recomendado, lo que provoca sequedad ocular.
Las principales medidas para evitar la sequedad ambiental son:
- Evitar ambientes secos o humedecer el ambiente, ya sea con humidificadores comerciales o colocando un recipiente con agua sobre las zonas calientes como radiadores.
- Crear microclimas oculares mediante gafas normales o herméticas. El uso de gafas disminuye la evaporación del ojo y lo protege de corrientes de aire.
Evitar la polución ambiental: los pacientes con ojo seco, al tener menor cantidad de lágrima tienen más dificultad para eliminar las partículas de polvo que puedan entrar en los ojos y que en condiciones normales serían arrastradas y eliminadas por la lágrima. Estas partículas quedarán retenidas en la superficie ocular y la irritan, por esto el paciente debe evitar los ambientes con polvo, como la playa y el campo cuando hace viento, o el polvo doméstico cuando se levanta al limpiarlo.
Otras sustancias, como el humo del tabaco y los disolventes de las pinturas, tienen componentes capaces de disminuir la estabilidad de la película lagrimal.
En cuanto a hábitos, la exposición a ordenadores, pantallas de TV y la lectura nocturna favorecen la evaporación de la lágrima debido al ritmo menos frecuente de parpadeo. Por el contrario, se recomienda realizar parpadeos voluntarios para humedecer el ojo.
Consejos para evitar o reducir la sequedad ocular: tratamiento del ojo
- Parpadeo forzado: el parpadeo forzado debe repetirse varias veces al día para expulsar el contenido de sebo al borde libre palpebral del ojo.
- Un masaje en los párpados aumenta la liberación de los componentes acuoseroso, mucínico y lipídico de la lágrima: se recomienda masajear los párpados superiores e inferiores con los dedos varias veces al día, al levantarse, al acostarse y antes de realizar actividades como entrar en sitios con aire acondicionado, corrientes de aire, permanecer varias horas frente a un ordenador, mirando TV o en el cine, etc.
- Aplicar compresas calientes sobre los párpados es útil y puede hacerse al despertar por la mañana, y si el caso clínico lo requiere, repetirlo una o dos veces durante el día. También puede realizarse como paso previo a los masajes, potenciando su eficacia.
- La limpieza de las glándulas se realiza en los márgenes palpebrales que son la superficie más grasienta de todo el organismo. Debe llevarse especial cuidado con los jabones que se utilicen, pues la inevitable entrada de los mismos en el mar lacrimal provoca irritación ocular y la destrucción de la capa lipídica.
- Usar lentes de contacto terapéuticas: utilizar lentillas con ojo seco no es aconsejable, ya que de hecho son una de las causas del mismo. Pero se puede llevar a cabo es el uso ocasional de lentillas de contacto terapéuticas altamente hidratadas para tratar el ojo seco. Una vez puestas, estas lentillas necesitan estar siendo continuamente rehidratadas con lágrima artificial.
- Años atrás se han utilizaban también otras técnicas ahora en desuso o totalmente olvidadas como la laserterapia blanda y la radioterapia.
Tratamiento sustitutivo de ojo seco con lágrimas artificiales
 El tratamiento sustitutivo mediante lágrima artificial y lubricantes es actualmente la terapia más utilizada para el ojo seco. No sólo alivia la sequedad y hace que el paciente esté más cómodo, algunos estudios han demostrado que el uso de lágrimas suaviza la superficie de la córnea y la hace más regular, pudiendo contribuir a una mejora en la visión.
El tratamiento sustitutivo mediante lágrima artificial y lubricantes es actualmente la terapia más utilizada para el ojo seco. No sólo alivia la sequedad y hace que el paciente esté más cómodo, algunos estudios han demostrado que el uso de lágrimas suaviza la superficie de la córnea y la hace más regular, pudiendo contribuir a una mejora en la visión.
Pero este tratamiento tiene sus limitaciones: la lágrima natural tiene una composición compleja de agua, sales, hidrocarbonos, proteínas y lípidos que son muy difíciles de igualar con un tratamiento sustitutivo.
Además, la secreción lagrimal natural es continua, mientras que la lágrima artificial se instila sólo periódicamente. Para solventar esta limitación, existen preparados con substancias para aumentar el tiempo de contacto de la lágrima artificial con la superficie ocular, muchos formulados como geles viscosos, con el inconveniente de que pueden producir visión borrosa y depósitos en las pestañas.
De hecho, las lágrimas artificiales no deben sólo reproducir las características de la lágrima natural, sino aportar nuevas características: deben durar más tiempo en la cuenca lagrimal y en su composición deben incluir fármacos y principios que reparen las lesiones primarias y secundarias al ojo seco que pueda haber.
Un componente habitual de las lágrimas artificiales son los tampones que sirven para mantener el pH natural de la lágrima. Esto es importante ya que el pH de la película lagrimal debe mantenerse constante para mantener la función normal de las células epiteliales. Además, el pH disminuye tras la instilación de colirios y se hace rápidamente más alcalino antes de normalizarse en aproximadamente 2 minutos. La adicción de tampones a las lágrimas se hace para producir este cambio más lentamente.
Un inconveniente de muchas de las lágrimas artificiales es que incluyen conservantes, estabilizantes y otros aditivos. Estas sustancias son causa con frecuencia de empeoramiento de la enfermedad, por eso lo ideal es la utilización de lágrimas en formato monodosis, ya que carecen de conservantes. De hecho, los pacientes que necesitan aplicarse lágrimas más de cuatro veces al día, utilizan lentes de contacto, tienen enfermedad de la superficie ocular o una obstrucción del drenaje lagrimal, deben utilizar preparados sin conservantes.
Estimulación lagrimal acuosa farmacológica para el ojo seco
Este tratamiento es muy útil en los enfermos con Síndrome de Sjögren, trastorno inmunitario que afecta a las glándulas productoras de lágrima y saliva. Aunque cuando la enfermedad se encuentra muy avanzada podría no ser una buena alternativa terapéutica.
Las únicas sustancias capaces de aumentar la producción lagrimal son los parasimpaticomiméticos, especialmente la pilocarpina y cevimeline. La pilocarpina oral aumenta la producción lagrimal, así que mejora los síntomas del ojo seco, alcanza un máximo a los 10 minutos y persiste a los 30 minutos. En cuanto a los efectos secundarios, actúa también sobre los receptores M2 cardiácos, pudiendo estimularlos y sobre el músculo liso intestinal y bronquial, contrayéndolo, también provoca sudoración, cefalea y náuseas. No obstante, estos efectos adversos acostumbran a ser bien tolerados.
- La dosis que se considera óptima es 20 mg/día y con dosis inferiores el fármaco pierde efectividad lagrimal, aunque mantiene la salivar. Se debe empezar el tratamiento de forma paulatina: 5 mg/día la primera semana, 10 mg/día la segunda semana, 15 mg/día la tercera y 20 mg/día la cuarta, de esta forma los efectos adversos serán menores. Está contraindicado en enfermos con EPOC severo, enfermedad renal severa y cardiopatía.
Tratamiento de ojo seco con mucosecretores y mucolíticos
La bromhexina por vía oral a dosis de 24-48 mg diarios en 3 tomas, parece mejorar las secreciones mucosas, así como algunos autores observaron que también mejora la secreción lagrimal acuoserosa.
La N-acetil-cisteína es un mucolítico, estimulador y facilitador de la producción de mucina que se administra por vía oral, a dosis de 300 mg diarios en 3 tomas. La capa mucosa de la lágrima suele estar alterada en los pacientes con ojo seco. Éste puede estar muy viscoso y formar placas y filamentos en la superficie ocular causando irritación y dolor, así que la aplicación de soluciones mucolíticas puede ser de gran utilidad.
El pentosan polisulfato sódico es un anticoagulante con acción mucorreguladora, que se ha usado en cistitis mucodeficientes, y ha mostrado eficacia también en el ojo seco.
Oclusión del sistema de drenaje del Ojo Seco
La oclusión de los canalículos o puntos lagrimales evita el drenaje de la lágrima: es el tratamiento no farmacológico más utilizado para el ojo seco.
Esta técnica mejora la cantidad y cualidad del componente acuoso, mejorando los síntomas del ojo seco y reduciendo la frecuencia de administración con que se necesitan las lágrimas artificiales.
Existen algunas complicaciones posibles, como ruptura del punto lagrimal, prurito, canaliculitis supurativa, estenosis canalicular, y en los tapones de silicona que se utilizan para la oclusión se han descrito granulomas piógenos.
Este tratamiento suele reservarse para los casos de ojo seco severos, cuando la utilización frecuente de lágrimas artificiales sin conservantes no es suficiente, especialmente en los tipos de déficit acuoso.
Los procedimientos de oclusión del punto lagrimal más utilizados son:
- Quirúrgicos: No son muy utilizados por su dificultad para revertirlos, con la excepción de la técnica del parche punctal.
- Térmicos: Producen el cierre del canalículo al destruir y retraer su pared. Para realizarlo se puede utilizar cauterio, diatermia o láser argón. El primero tiene el inconveniente de que en un alto porcentaje de casos se recanaliza el canalículo y además las quemaduras que produce pueden distorsionar el párpado. El láser argón permite hacer obstrucciones y aperturas parciales o totales del punto lagrimal.
- Métodos de taponamiento: Son los más utilizados, y consisten en ocluir la vía de drenaje mediante la implantación de un cuerpo extraño, un implante reabsorbible o no reabsorbible. Son los más frecuentes porque no requieren cirugía y pueden revertirse fácilmente.
Los implantes no reabsorvibles se dividen en:
- Tapones punctales, que pueden ser de silicona, HEMA o teflón. La cabeza del tapón queda asomando por fuera del canalículo, así que puede irritar la conjuntiva y la córnea. Otras complicaciones posibles son picor, canaliculitis supurada, intrusión, fragmentación del tapón y estenosis canalicular por irritación local.
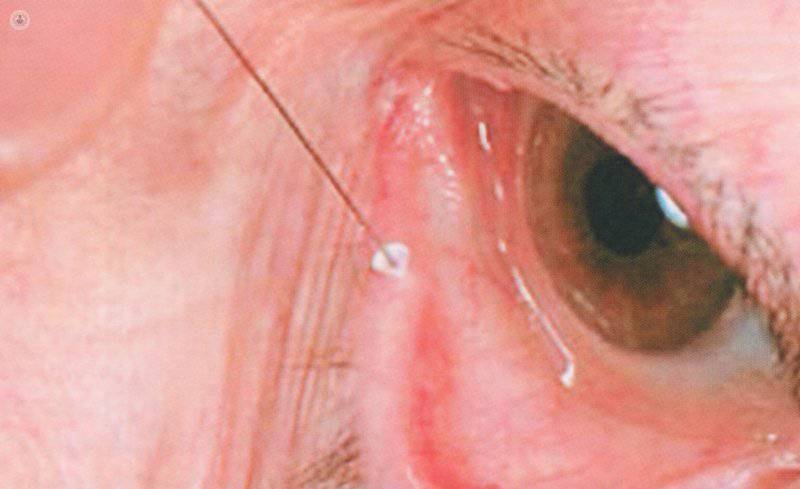
Colocación de un tapón punctal no reabsorbible
- Tapones canaliculares, que son de silicona y se insertan pasado el punto lagrimal en la porción horizontal del canalículo, así que como no asoman a través del punto lagrimal no irritan el ojo.
Los implantes reabsorbibles para el tratamiento de ojo seco pueden estar hechos de hidroxipropilcelulosa, material que hace que se disuelvan lentamente con la temperatura corporal, de colágeno, que sólo disminuyen el flujo canalicular parcialmente entre un 60-80% o de catgut. Este método de taponamiento es muy elegido, pues no sólo permite una mejoría clínica en los pacientes, sino que también permite tratar el ojo seco temporalmente.
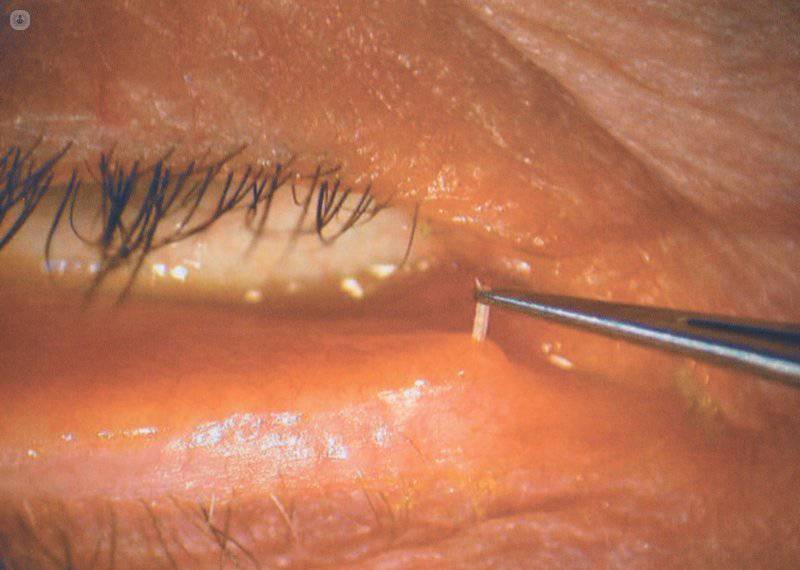
Oclusión del punto lagrimal con tapón reabsorbible de colágeno
Cirugía para tratar el Ojo Seco
Las soluciones quirúrgicas para el ojo seco son múltiples, como la blefarorrafia, blefaroptosis, trasplantes de lacrimocitos, cisternoplastia, transposición del conducto de Stenon, transplantes de glándulas salivales, etc. Además, también existen cirugías que tratan enfermedades que originan o empeoran el ojo seco, como la conjuntivochalasia o floppy, entre otras.
Tratamientos alternativos para el Ojo Seco
Vitamina A tópica: Es esencial para el crecimiento epitelial normal y su déficit puede provocar sequedad del ojo, incluso queratinización en casos severos. Aunque los derivados de la vitamina A tópica son capaces de revertir la metaplasia escamosa y la queratinización de la superficie ocular, esto ocurre sólo en los casos severos de ojo seco ya que en la mayoría de los ojos secos moderados no se dan estos cambios en la superficie ocular.
Suero antólogo tópico: Se ha demostrado que su utilización diluido al 20% en suero salino durante cuatro semanas mejora los resultados en las pruebas de tinción de rosa de bengala y fluoresceína en pacientes con ojo seco. Se indica sobre todo en pacientes con enfermedad severa y defectos epiteliales persistentes.
Ciclosporina tópica: debido al origen inflamatorio del ojo seco, al menos en parte, su uso como antiinflamatorio e inmunomodulador mejora el ojo seco, también los casos ligados al Síndrome de Sjögren.
Ácidos grasos poliinsaturados por vía oral: se ha atribuido mejora en la sequedad ocular tras la suplementación con ácidos grasos esenciales omega 3 tipo DHA (ácido docosahexaenoico) y GLA (ácido gammalinolénico) a causa del cambio en la composición fosfolipídica glandular y de su producto de excreción, al aumento en la cantidad y grosor del film lipídico y a la estimulación en la estimulación de prostaglandina E1 que activaría la secreción glandular lacrimal. También en casos de tratamiento con ácidos grasos poliinsaturados previamente a la cirugía LASIK se han elevado las cifras de lactoferrina en lágrima, un marcador de diagnóstico de salud ocular.

